Обласний центр антенатальної охорони плоду та медичної генетики
В обласному діагностичному центрі ви можете отримати комплекс медичних послуг, необхідних для підтримки і збереження жіночого здоров’я.
Акушер-гінеколог головний лікар жінки, котрий відповідає за її репродуктивне здоров’я. Навіть при відсутності скарг необхідно проходити гінекологічне обстеження двічі на рік. Це дозволить вчасно виявити відхилення або порушення в роботі жіночого організму, отримати своєчасну консультацію, лікування та профілактику можливих захворювань.
Лікарі-акушер-гінекологи допоможуть вам у вирішенні таких проблем зі здоров’ям, як:
- запальні захворювання матки і придатків;
- захворювання, що передаються статевим шляхом;
- доброякісні захворювання і пухлини матки і придатків;
- порушеннями менструального циклу;
- патологія шийки матки;
- безпліддя;
- невиношування вагітності;
- підготовка та програми IVF (ЕКЗ);
- ведення вагітності.
- гормональні та клімактеричні порушення;
- замісна гормональна терапія.
В ОМДЦ займаються діагностикою, лікуванням та профілактикою захворювань молочної залози.
Після 40 років жінкам рекомендується проходити профілактичний огляд молочної залози не рідше, ніж 1 раз на рік. Також поквапитися на прийом до фахівця потрібно при появі будь-яких скарг і патологічних симптомів, пов’язаних зі станом молочних залоз.
Хто входить в групу ризику?
- жінки, які стоять на обліку у ендокринолога;
- зі схильністю до частих гінекологічних захворювань;
- у котрих перші пологи були після 35 років;
- які використовують оральні контрацептиви без призначення лікаря;
- котрі мають родичів з онкологічними захворюваннями.
Жінка знає і відчуває своє тіло як ніхто інший. Увага до себе, своїх особистих відчуттів і своєчасне звернення до лікаря перший крок у профілактиці захворювань молочної залози. Якомога швидше проконсультуватися у профільного фахівця потрібно при появі таких симптомів:
- неприємні відчуття, болі в області грудей або пахви;
- відчуття ущільнення під шкірою, збільшення лімфатичних вузлів;
- виділення із сосків поза періодом грудного вигодовування;
- зміни розміру, асиметрія молочних залоз;
- западання або опуклість в області сосків, зміна шкіри, контурів або форми;
- висип, почервоніння, подразнення, виразки або сухі скоринки;
- розпирання грудей поза періодом менструального циклу;
- наслідки травми молочних залоз.
Важливою складовою діагностики утворень молочної залози є тонкоголкова аспіраційна біопсія.
Це метод дослідження, в ході якого беруться клітини з пухлини молочної залози для дослідження. Біопсія молочної залози необхідна для того, щоб визначити наявність чи відсутність ракового утворення. Даний аналіз дає можливість знайти небезпечні клітини.
За результатами аналізів біопсії молочної залози можна виявити:
- пухлина доброякісна або злоякісна;
- структуру тканини.
Проведення біопсії на ранніх стадіях захворювання дозволяє вчасно виявити запальні або гормональні процеси в молочній залозі.
За результатами аналізів лікар підбирає правильну схему подальшого лікування
Показання до проведення біопсії молочної залози:
- поява утворень у молочній залозі;
- порушення структури тканин молочної залози;
- ділянка патологічно зміненої тканини.
Пункція молочної залози проводиться амбулаторно. Для проведення тонкоголкової аспіраційної біопсії молочної залози використовуються звичайні ін’єкційні шприци з товщиною голки 6-
Для здійснення пункції не потрібне додаткове знеболення, тому що маніпуляції такого типу можна порівняти зі внутрішньом’язовою ін’єкцією.
Лікар обробляє ультразвуковий датчик і молочну залозу пацієнтки антисептиком, обирає найбільш зручний доступ і кут для пункції, вводить голку в утворення та здійснює аспірацію.
Після цього голка витягується, а вміст утворення наноситься на предметне скло.
На місце уколу приклеюється стерильний пластир на 1,5-2 години.
За необхідності лікар може виконати кілька пункцій із одного утворення для підвищення точності результату.
Отриманий матеріал направляється в цитологічну лабораторію.
Результати біопсії
Взятий біологічний матеріал досліджується в лабораторії протягом декількох днів.
За результатами біопсії молочної залози, лікар робить висновок, в якому вказуються структура уражених тканин,відсутність або наявність онкології. Якщо в молочній залозі виявлені ракові клітини, то вказується тип пухлини.
Пренатальна діагностика важлива складова діагностики ОМДЦ. Це комплекс заходів, котрий включає обстеження плоду і матері на різних термінах вагітності: ультразвукове дослідження, аналіз деяких показників крові вагітної і, у разі необхідності, більш складні дослідження.
Мета пренатальної діагностики – своєчасне виявлення відхилень розвитку плоду, а також наявності ускладнень вагітності.
Експертне ультразвукове дослідження – важлива складова пренатальної діагностики. Воно дозволяє виявити вади розвитку плоду, запідозрити можливість хромосомної патології, встановити наявність акушерських ускладнень, окреслити групу вагітних з високим ризиком, контролювати стан плоду.
Разом з ультразвуковим дослідженням проводять аналіз біохімічних скринінгів і на підставі комплексної обробки отриманих даних розраховують ризики хромосомної патології у плода, деяких вад його розвитку, а також ризики, пов’язані з ускладненнями вагітності, такі як затримка росту плоду, прееклампсія, передчасні пологи, маловоддя, багатоводдя та ін.
Повне визначення хромосомного набору плоду для виключення хромосомної патології (такої як синдром Дауна, синдром Едвардса та ін.) можливо тільки шляхом аналізу клітинного матеріалу, який отримують за допомогою інвазійних процедур: амніоцентезу. Пренатально інвазивну діагностику виконує кваліфікований лікар під контролем УЗ датчика. Пацієнту роблять місцеву анестезію, далі проводиться пункція передньої черевної стінки з забором необхідного біологічного матеріалу. Напередодні жінці часто прописують приймати спазмолітичні та деякі інші ліки для того, щоб не допустити можливих ускладнень після процедури. Діагностика виконується амбулаторно, проте жінка залишається під наглядом фахівців ще кілька годин.
Проводяться такі процедури тільки при наявності показань, тобто при виявленні підвищеного ризику хромосомної патології під час обстежень в І або ІІ триместрі вагітності, виявленні вад розвитку або особливостей розвитку плода.
Таким чином, неінвазивна пренатальна діагностика рекомендована всім жінкам в період вагітності, а інвазивні методи призначає лікар за певними показниками.
Детальне ультразвукове дослідження при вагітності проводять відповідно до наказів МОЗ України, а також відповідно до рекомендацій Міжнародного товариства ультразвуку в акушерстві і гінекології.
Найкраще проводити комплексне обстеження в І триместрі на 11-13 тижні. У цей період можна виключити важкі вади розвитку плоду, оцінити ризик хромосомної патології та акушерських ускладнень. Оцінка ризику та ультразвуковий огляд не є прямим аналізом хромосом плода, але при правильному проведенні допомагають виявити до 95% хромосомних аномалій.
В ІІ триместрі на 19-21 тижні проводять докладне вивчення анатомії плода, контроль його зростання, оцінку стану плаценти, навколоплідних вод, шийки матки, а також кровообігу в маткових артеріях. Паралельно з допомогою аналізу крові матері визначають ризик дефектів нервової трубки у плода (ущелин хребта і ін.).
Мета огляду в ІІІ триместрі – проконтролювати ріст і стан плоду, оцінити подальший розвиток його органів, виключити вади розвитку, які не виявляються на більш ранніх термінах.
При наявності ускладнень під час вагітності або особливостей у плода графік ультразвукових оглядів складається індивідуально.
Для лікування наші лікарі кожній пацієнтці розробляють індивідуальну найбільш ефективну програму.
Довіряйте своє здоров’я тільки професіоналам!
Обладнання
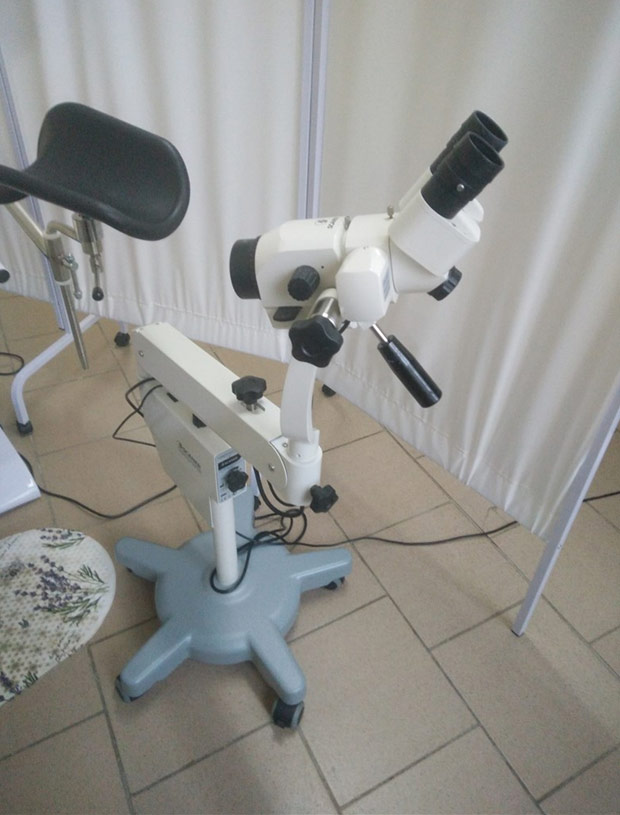
Кольпоскоп МК-200 з відео системою.
Система моніторингу стану пацієнта (Фетальний монітор)

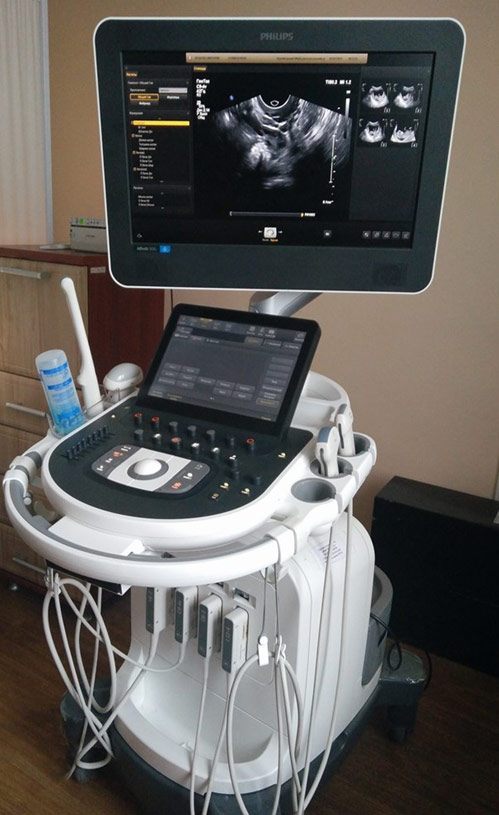
Ультразвукова система Affiniti 50. 2018 р/в.